Un vocabulaire simple mais précis pour décrire sensations, perceptions, “absences” et distorsions — avec des repères cliniques, et des pistes d’usage en hypnose (sans courir après le spectaculaire).

Lexique des perceptions et sensations
dire “ce que je vis” sans se perdre dans le flou
Un vocabulaire simple mais précis pour décrire sensations, perceptions, “absences” et distorsions — avec des repères cliniques, et des pistes d’usage en hypnose (sans courir après le spectaculaire).
1) Pourquoi un lexique ? Parce que “je ne sens plus rien” peut vouloir dire 6 choses
En séance, il y a une phrase-piège : “Je ne sens plus rien.” Parfois c’est une anesthésie, parfois une dissociation, parfois une alexithymie (“je sens, mais je ne sais pas nommer”), parfois une sidération, parfois… une stratégie de survie parfaitement logique.
Objectif du lexique : rendre l’expérience décrivable, donc testable, donc modulable. Pas pour faire savant. Pour travailler propre.
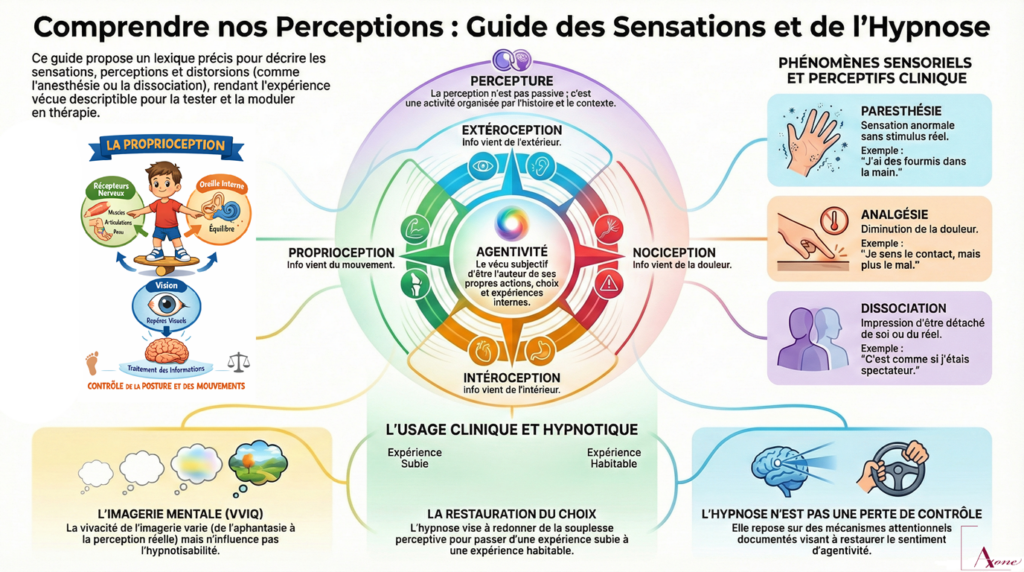
2) La boussole de base : d’où vient l’info ?
- Extéroception : informations venant de l’extérieur (sons, lumière, toucher…).
- Intéroception : signaux internes (respiration, faim, battements, “boule au ventre”…).
- Proprioception : position/mouvement du corps (appuis, équilibre, tension).
- Nociception : signal “danger tissulaire” (douleur), modulé par attention, émotion, contexte.
En hypnose, ce repérage est une mine : si la personne répond mieux au corps, on ouvre par l’intéroception ; si elle est très visuelle, on passe par l’imagerie, etc.
3) Lexique opérationnel (perception, sensation, absence, distorsion)
| Terme | Définition courte | Exemple typique (“ce que dit la personne”) |
Repère clinique / usage hypnose |
|---|---|---|---|
| Sensoriel Paresthésie |
Sensation anormale (picotements, fourmillements), sans stimulus correspondant. | “J’ai des fourmis dans la main.” | Très utile pour la focalisation corporelle ; attention au contexte neuro/vasculaire si atypique. (MSD Manuals, FR) |
| Sensoriel Hypoesthésie / Anesthésie |
Diminution / absence de sensibilité (tactile, thermique, douleur…). | “Je touche, mais c’est comme au travers d’un gant.” | Peut être neurologique, dissociative, ou hypnotique (analgésie/anesthésie suggérée). Toujours vérifier l’objectif : confort ? protection ? évitement ? |
| Douleur Analgésie |
Diminution de la douleur (sans forcément supprimer toute sensation). | “Je sens le contact, mais ça ne fait plus mal.” | Classique en hypnose clinique (modulation attentionnelle/affective). (Inserm, 2015 : hypnose/douleur) |
| Douleur Allodynie |
Douleur déclenchée par un stimulus normalement non douloureux. | “Le tissu me brûle.” | Important à repérer : ce n’est pas “dans la tête”, c’est une reconfiguration du système douleur. En hypnose : travailler le confort, la sécurité, l’attention et la prédictibilité. |
| Perceptif Illusion |
Interprétation erronée d’un stimulus réel (il y a bien un “signal”, mais il est mal attribué). | “J’ai cru voir quelqu’un… c’était un manteau.” | Utile en psychoéducation : le cerveau “complète” vite. En hypnose : jouer sur la réinterprétation, pas sur la “force”. |
| Perceptif Hallucination |
Perception sans stimulus correspondant (auditif, visuel, tactile…). | “J’entends une voix, alors que personne ne parle.” | Repère clinique : phénomène psychiatrique/neurologique possible ; en hypnose, on parle plutôt d’“hallucination hypnotique” dans un cadre expérimental/contrôlé. (CHU Nantes : définition) |
| Dissociation Dépersonnalisation |
Impression d’être détaché de soi (comme spectateur de soi-même). | “Je me regarde agir.” | Souvent décrit dans la dissociation péritraumatique. En hypnose : prudence, sécurisation, retour au corps présent. (Santé publique France) |
| Dissociation Déréalisation |
Impression que l’environnement est étrange/irréel (comme un film). | “Tout est loin, comme derrière une vitre.” | Même logique : indicateur de surcharge/sidération. On stabilise avant d’intensifier. (Santé publique France) |
| Cognition Ruminations |
Pensées répétitives, collantes, orientées menace/culpabilité/perte de contrôle. | “Ça tourne en boucle.” | En hypnose/approches brèves : déplacer l’attention, recontextualiser, réentraîner le “curseur” attentionnel. |
| Perceptif Synesthésie |
Association stable entre modalités (ex : sons → couleurs). | “Les chiffres ont une couleur.” | Phénomène non pathologique dans la majorité des cas ; intéressant pour comprendre la variété des expériences perceptives. (FRM ; Académie nationale de médecine) |
Si vous voulez un “réflexe clinique” : à chaque fois qu’un mot est posé, on cherche le test (quand ? où ? intensité ? déclencheur ? durée ?) et la fonction (à quoi ça sert ? qu’est-ce que ça évite ? qu’est-ce que ça protège ?).
4) Imagerie mentale, “rêver éveillé”, aphantasie : la question VVIQ
La vivacité de l’imagerie n’est pas un détail : certaines personnes “voient” très fort, d’autres pensent sans images, et tout ce continuum est normal. L’aphantasie décrit une réduction ou absence d’imagerie visuelle volontaire, alors que d’autres formes d’imagerie (rêves, flashes involontaires) peuvent exister. L’Institut du Cerveau rappelle que le phénomène est désormais bien identifié, et que la prévalence exacte reste discutée selon les méthodes.
Le VVIQ (Marks) : simple, pratique, parlant
- Le VVIQ propose une échelle de vivacité en 5 points allant de “aucune image” à “aussi vivace qu’une véritable perception”.
- Il existe une traduction française (Santarpia & Poinsot, Univ. Paris 8) utilisable comme repère d’auto-évaluation.
Clinique : une personne peut être très hypnotisable sans être “très visuelle”. Et inversement. Donc on adapte l’entrée : corps, sons, concepts, métaphores, mouvement, etc.
5) Lien avec psychopathologie : repères utiles (sans étiqueter trop vite)
- Hallucination : définition clinique stricte (perception sans objet) ; toujours contextualiser (fatigue, substances, pathologie, traumatisme…).
- Dissociation : dépersonnalisation/déréalisation sont fréquentes en contexte de stress extrême (péri-traumatique).
- Douleur : la modulation attentionnelle et émotionnelle fait partie du système ; ce n’est pas “imaginaire”, c’est un réglage neuro-psychologique.
6) Comment l’utiliser en hypnose (sans faire du vocabulaire un concours)
Une bonne suggestion hypnotique ressemble rarement à une phrase brillante. Elle ressemble plutôt à une invitation à observer (calibration), laisser venir (involontarité), valider (preuve interne), puis généraliser (transfert).
Questions “propres” (qui marchent aussi hors hypnose)
- “Quand vous dites ‘engourdi’, c’est plutôt moins de sensation, ou une sensation différente ?”
- “C’est localisé où, et ça bouge comment ?”
- “Si on mettait un curseur de 0 à 10, il est où maintenant ?”
- “Qu’est-ce qui change si c’est 2 points de mieux ?”
7) Percepture : percevoir n’est jamais passif
En clinique contemporaine, la perception n’est plus comprise comme une simple réception d’informations sensorielles, mais comme une activité organisée, dépendante du corps, de l’action, de l’histoire et du contexte. C’est dans ce cadre que certains auteurs francophones utilisent le terme percepture pour désigner la manière dont l’expérience perceptive se structure.
La percepture renvoie à un ensemble de réglages implicites :
- ce qui est perçu ou filtré,
- l’intensité sensorielle (fort / atténué / absent),
- la modalité dominante (corps, image, son, pensée),
- le lien entre perception, action et anticipation.
Dans cette perspective, une anesthésie, une analgésie, une déréalisation ou une focalisation sensorielle marquée peuvent être comprises comme des configurations fonctionnelles de la percepture, souvent en lien avec la protection, la régulation ou la survie psychique.
Clinique : la question n’est pas “est-ce normal ou anormal ?” mais “à quoi ce réglage perceptif a-t-il servi, et sert-il encore ?”
Ces approches s’inscrivent dans les modèles dits énactifs ou sensorimoteurs, largement développés en France.
- Varela, F., Thompson, E., Rosch, E. — L’inscription corporelle de l’esprit, Seuil.
- Berthoz, A. — La vicariance, Odile Jacob.
🔗 Collège de France – Neurophysiologie de la perception et de l’action :
https://www.college-de-france.fr
8) Agentivité : se vivre comme auteur de ce qui arrive
L’agentivité (ou sentiment d’agir) désigne le vécu subjectif d’être l’auteur de ses actions, de ses choix, mais aussi — dans une certaine mesure — de ses expériences internes.
Une personne expérimente de l’agentivité lorsqu’elle peut dire, explicitement ou non : “c’est moi qui fais”, “c’est moi qui choisis”, “ça vient de moi”. À l’inverse, une diminution de l’agentivité se manifeste par un vécu d’automatisme, d’intrusion ou de perte de contrôle.
En neurosciences, ces phénomènes ont été largement étudiés par Marc Jeannerod, montrant que le sentiment d’agir repose sur des mécanismes cérébraux identifiables (intention, prédiction, retour sensoriel).
- Jeannerod, M. — Le cerveau volontaire, Odile Jacob.
🔗 Inserm – Cerveau et mouvement volontaire :
https://www.inserm.fr/dossier/cerveau-et-mouvement/
Clinique : beaucoup de souffrances apparaissent lorsque la percepture est rigide et que l’agentivité est vécue comme confisquée.
9) Hypnose, dissociation et restauration de l’agentivité
Contrairement à certaines idées reçues, l’hypnose clinique ne supprime pas l’agentivité. Elle en modifie temporairement les modalités, en déplaçant le contrôle vers l’attention, la perception et l’imaginaire, dans un cadre volontaire et sécurisé.
L’Inserm rappelle que les effets de l’hypnose reposent sur des mécanismes attentionnels et émotionnels documentés, et non sur une perte de contrôle.
🔗 Inserm – Hypnose : mécanismes et indications :
https://www.inserm.fr/dossier/hypnose/
Dans cette perspective, le travail thérapeutique vise à :
- redonner de la souplesse perceptive,
- restaurer un sentiment de choix, même minimal,
- réancrer l’expérience dans le présent corporel.
Objectif clinique : passer d’une expérience subie à une expérience habitable, modulable et appropriable.
Conclusion : Vivre l'expérience hypnotique
Envie d’un cadre pragmatique (objectif → expérience → validation) ? Si vous cherchez une façon claire d’utiliser l’hypnose et les phénomènes subjectifs sans mystique et sans forcing, BIENVENUE !
Références (accès en ligne)
- Inserm (25/09/2022). À méditer – C’est quoi un état de conscience modifié ? https://www.inserm.fr/c-est-quoi/a-mediter-cest-quoi-un-etat-de-conscience-modifie/
- Inserm (2015). Évaluation de l’efficacité de la pratique de l’hypnose (rapport thématique, PDF). https://www.inserm.fr/wp-content/uploads/2017-11/inserm-rapportthematique-evaluationefficacitehypnose-2015.pdf
- CHU de Nantes (cours PDF). Délires et hallucinations (définition d’hallucination). (Lien à ajouter depuis votre source/ENT si vous utilisez un PDF institutionnel local)
- MSD Manuals (FR, édition professionnelle). Engourdissement (paresthésies, repères sémiologiques). https://www.msdmanuals.com/fr/professional/troubles-neurologiques/symptômes-des-troubles-neurologiques/engourdissement
- Santarpia, A., & Poinsot, R. (2007). VVIQ – Traduction française (PDF). https://www.researchgate.net/publication/370300318_VIVIDNESS_OF_VISUAL_IMAGERY_QUESTIONNAIRE_VVIQ_FRENCH_TRANSLATION
- Zeman, A., Dewar, M., & Della Sala, S. (2015). Lives without imagery – congenital aphantasia. https://pure.hw.ac.uk/ws/portalfiles/portal/8873489/Lives_without_imagery_1.pdf
- Académie nationale de médecine. Dictionnaire médical : synesthésie. https://www.academie-medecine.fr/le-dictionnaire/index.php?q=synesthésie

